Crampi muscolari: cause e rimedi

Contents
Perché vengono i crampi muscolari? Cos’è un crampo? Quali sono i rimedi? Cos’è la Bistabilità
I crampi notturni o a riposo coinvolgono solitamente il tricipite surale o i piccoli muscoli del piede specialmente nelle persone anziane [1-2].
La definizione utilizzata nell’ultima classificazione internazionale dei disturbi del sonno (2014) descrive 3 criteri diagnostici [3]:
- Una sensazione dolorosa alla gamba o al piede associata a durezza o tensione muscolare improvvisa e involontaria che indica una forte contrazione muscolare.
- Le contrazioni muscolari dolorose si verificano durante il tempo a letto, sia durante la veglia sia durante il sonno.
- Il dolore è alleviato da un forte allungamento dei muscoli interessati, rilasciando così la contrazione.
Il terzo punto distingue il crampo in Crampo propriamente detto (contrazione di breve durata di un muscolo scheletrico con un tipico pattern EMG, spesso doloroso, inibito dallo stiramento) e in Crampo distonico (contrazione di durata variabile mono o plurisegmentaria talvolta dolorosa, non influenzato dallo stiramento. Soggetti affetti da distonia).
In contrasto con i crampi notturni alle gambe, è più probabile che si verifichino crampi muscolari dovuti a malattie neuromuscolari o sistemiche durante il giorno che coinvolgano altre parti del corpo. Ad esempio, mentre la maggior parte dei crampi notturni si verificava nei polpacci, i crampi nei pazienti con Sclerosi Laterale Amiotrofica (SLA) sono spesso localizzati nei piccoli muscoli distali delle dita dei piedi e/o delle mani piedi e causati principalmente dal movimento indotto sia durante il giorno che durante la notte.
Altri crampi muscolari si verificano in situazioni specifiche come dopo un esercizio fisico vigoroso (spesso non abituale), o associato alla dialisi [4].
Crampi muscolari: cause
I crampi muscolari derivano da una rapida e ripetuta scarica dei potenziali d’azione da parte delle unità motorie ad una velocità molto più alta delle contrazioni involontarie. Questo meccanismo spesso deriva da scarichi spontanei dei nervi motori piuttosto che cause di origine centrale o derivante da una condizione muscolare specifica [5].
I fattori che possono contribuire alla loro insorgenza includono l’eccitabilità anormale delle cellule del corno anteriore o dei terminali del nervo motorio intramuscolare.
Le fibre afferenti influenzano la generazione di scariche motorie e il disturbo degli input sensoriali può contribuire ai crampi muscolari.
La perdita di motoneuroni legata all’età, che è più pronunciata nelle gambe rispetto alle braccia, è comune in età avanzata e può contribuire a una propensione ai crampi alle gambe nelle persone anziane [5].
Fattori meccanici come l’accorciamento dei tendini in età avanzata e durante l’immobilità prolungata possono anche aumentare l’eccitabilità del terminale nervoso e contribuire ulteriormente allo sviluppo del crampi [6].
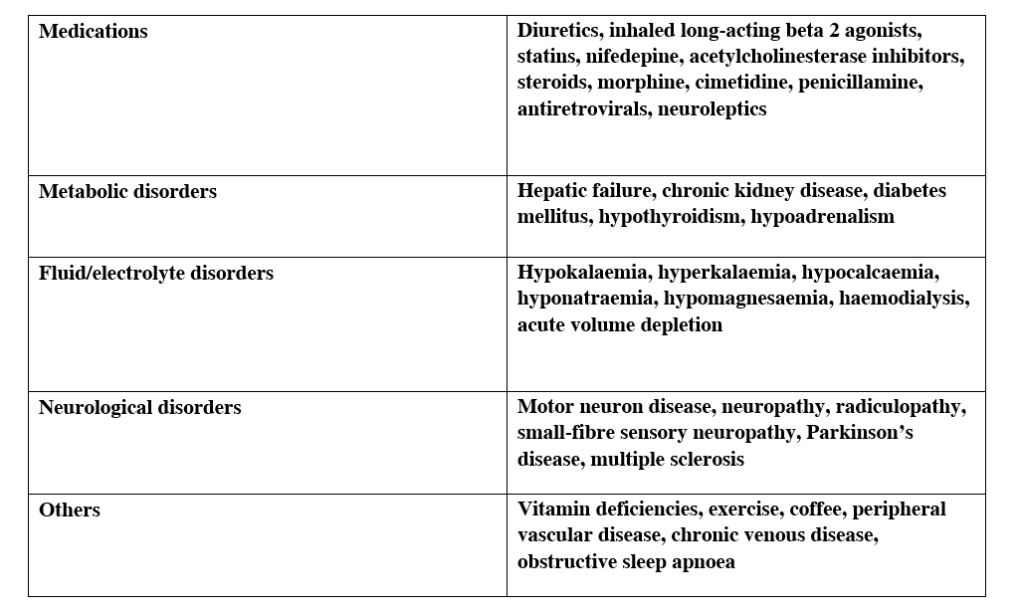
Di seguiti viene illustrata una tabella che riassume i potenziali fattori eziologici riguardante i crampi [6]:
Crampi muscolari: bistabilità
L’elettromiografia di un muscolo con un crampo ha un’attività elettrica molto intensa simile a una contrazione normale, ha quindi un’origine nervosa derivata da un’alterata eccitabilità dei motoneuroni spinali detta “bistabilità” (oscillazione brusca tra due stati di equilibrio) [7].
Hans Hultbornnel 1975, notò che nel gatto decerebrato (la decerebrazione è un’operazione chirurgica utilizzata come metodo sperimentale per lo studio del funzionamento del cervello, consistente nella sezione coronale delle vie nervose a livello del tronco dell’encefalo, la quale rimuove le influenze inibitorie della sostanza reticolare attivante sul sistema muscolare. Il segno più evidente di tale operazione è la rigidità motoria, detta appunto da decerebrazione; un gatto decerebrato, per esempio, è impossibilitato a compiere alcun movimento perché il dorso è estremamente inarcato e le zampe sono estese e rigide) una breve attivazione delle afferenze del tricipite surale (tramite stimolazione elettrica) evocava non soltanto il riflesso monosinaptico collegato, ma generava anche una contrazione mantenuta del muscolo non dipendente dall’attività di circuiti riverberanti (sono schemi di comunicazione neuronale dove il segnale torna al neurone che lo ha generato un esempio può essere il meccanismo della memoria a breve termine), ma dalle proprietà intrinseche della membrana dei motoneuroni che può o rimanere allo stato di quiete con il potenziale a livello di riposo o si mantiene in continua autoeccitazione generando una scarica ritmica di impulso (tipo un pacemaker).
Diverse analogie avvicinano questo meccanismo del gatto decerebrato al crampo muscolare.
Infatti anche il crampo può formarsi dall’eccitazione dei motoneuroni, perdura autonomamente dopo che l’evento scatenante si è esaurito e può venire interrotto dalle afferenze periferiche per esempio quando cede allo stiramento muscolare.
In uno studio svolto su paziente affetti da crampi muscolari si notò ad esempio che il crampo all’inizio compariva durante l’esercizio fisico intenso, in seguito iniziò a comparire spontaneamente più volte al giorno, ad un paziente dello studio fu stimolato elettricamente il muscolo tricipite surale fino alla comparsa del crampo, si vide però che si poteva interrompere con una stimolazione sopramassimale degli assoni motori diretti al muscolo, inoltre lo stesso risultato si ottenne stimolando aree della cute da cui nascono afferenze inibitorie per i motoneuroni in attività (ad es. nel paziente la cute plantare dell’alluce).
Si vide quindi che anche i motoneuroni del crampo potevano essere “spinti” dall’una o dall’altra parte delle condizioni stabili (condizione di riposo o di pacemaker) da brevi eccitazioni o inibizioni sinaptiche come i motoneuroni “bistabili” del gatto decerebrato. Sembra quindi che esista un unico meccanismo patogenetico nella formazione del crampo muscolare e cioè l’acquisizione della bistabilità da parte della membrana dei motoneuroni.
La bistabilità può derivare da modificazioni della permeabilità di membrana indotte da neurotrasmettitori quali la serotonina e la dopamina, sia da alterazioni della concentrazione extracellulare di elettroliti come il potassio e il calcio. Esistono poi condizioni fisiologiche che la determinano come la gravidanza o l’esercizio fisico intenso a causa della disidratazione o deplezione salina e per attivazione eccessiva bulbo-spinale dopaminergica e serotonigergica durante intensi sforzi fisici [8].
Abbiamo poi per la genesi dei crampi condizioni patologiche come la somministrazione di un gran numero di farmaci (nifedipina, salbutamolo, cimetidica ecc..) fino ad arrivare a malattie gravi come la SLA.
Ricordiamo che quando la membrana normale viene depolarizzata si verifica un aumento transitorio della permeabilità al sodio e al potassio, ai voltaggi prossimi alla soglia si apre anche una conduttanza al calcio e si genera per l’ingresso di Ca2+una corrente depolarizzante che sommandosi alla corrente di potassio provoca la comparsa della tipica forma a “N” della curva corrente-voltaggio.
Di solito la corrente di calcio ha intensità minore della corrente di potassio per cui la corrente totale rimane iperpolarizzante (la curva resta al di sopra dello zero); se però un fattore esterno induce un aumento della corrente di calcio oppure una diminuzione della corrente di potassio tale da cambiare segno al bilancio tra le due correnti e rendere depolarizzante la corrente netta in una certa fascia di voltaggi, si crea la “bistabilità” che si nota perché abbiamo il passaggio dell’incisura della curva corrente-voltaggio al di sotto dello zero.
In questa situazione la cellula cerca un punto di equilibrio generando un potenziale di azione dopo il quale il voltaggio ritorna nella zona critica generando così un nuovo impulso, la cellula diventa auto ritmica, tale livello di bistabilità si mantiene fino a che un’energica iperpolarizzazione per es. una forte inibizione sinaptica non fa scendere il potenziale nella zona in cui la corrente netta torna a essere iperpolarizzante e non più depolarizzante facendo tornare la membrana a riposo.
Concludendo si capisce che la genesi del crampo muscolare propriamente detto è quindi determinata dall’attività del soma dei motoneuroni alfa affetti da “bistabilità”. Questo è uno stato anomalo di depolarizzazione auto-sostenuto determinato da una breve eccitazione sinaptica.
La transizione tra il comportamento normale al comportamento bistabile sarebbe molto verosimilmente determinata da vari fattori tra cui una riduzione delle correnti di potassio che normalmente riportano la membrana al potenziale d’equilibrio e/o ad un aumento delle correnti generate. Un singolo meccanismo potrebbe spiegare, quindi, l’eterogeneità delle cause che determinano il crampo muscolare [7-8-9].
Crampi muscolari: rimedi
Le prove scientifiche a supporto delle ipotesi di “deplezione dell’elettrolita” (principalmente il sodio) e della “disidratazione” per l’eziologia dell’esercizio associato ai crampi muscolari (EAMC) derivano principalmente da osservazioni cliniche aneddotiche. I risultati di quattro studi di coorte prospettici non supportano queste ipotesi.
Inoltre, le ipotesi di ”deplezione dell’elettrolita” e ”disidratazione” non offrono meccanismi patofisiologici plausibili, con il supporto di prove scientifiche che potrebbero spiegare adeguatamente la presentazione clinica e la gestione dell’EAMC.
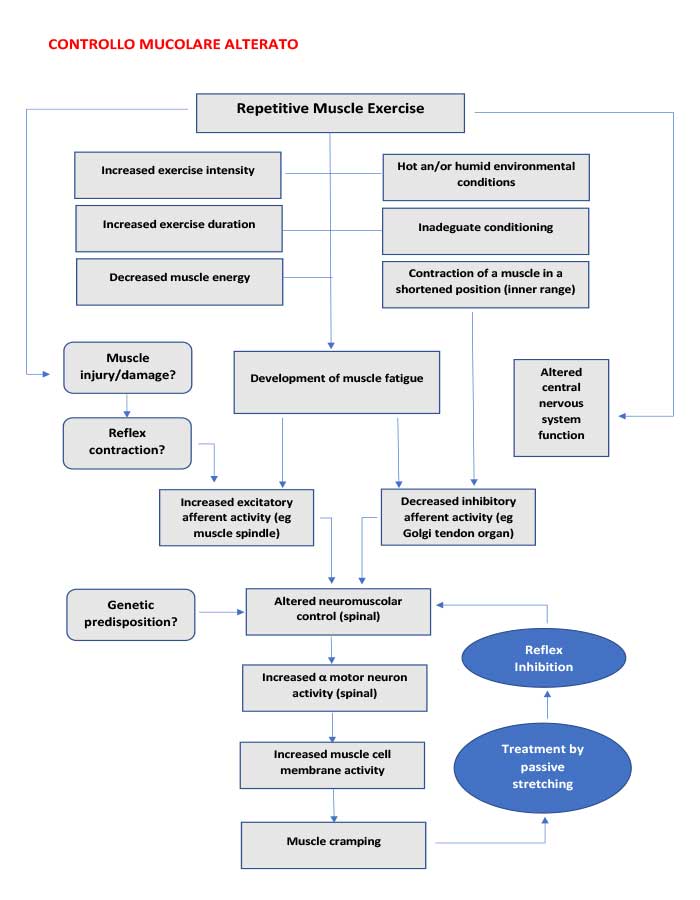
Le prove scientifiche per l’ipotesi del “controllo neuromuscolare alterato” (squilibrio tra segnale eccitatorio derivante dai fusi neuro-muscolari e trasmissione inibitoria data dagli organi tendinei del Golgi ai motoneuroni alfa) si basano su prove su modelli di crampi umani, dati sperimentali sugli animali sull’attività del riflesso spinale durante la fatica fisica e studi sul campo in cui sono stati registrati i dati elettromiografici (EMG) durante periodi di crampi acuti dopo esercizio affaticante.
Mentre è chiaro che sono necessarie ulteriori prove a supporto del “controllo neuromuscolare alterato“, si stanno accumulando dati di ricerca che lo supportano come il principale meccanismo patofisiologico per l’eziologia dell’EAMC [10].
Crampi muscolari: terapia
Il chinino e i suoi derivati sono alcaloidi prodotti dalla corteccia dell’albero della china.
Riducono l’eccitabilità del motoneurone e sono stati usati per decenni per trattare i crampi alle gambe anche se non c’è una chiara evidenza sulla sua efficacia ed inoltre negli studi non c’è differenza di efficacia tra l’uso del chinino, l’uso di vitamina E e l’uso delle due sostanze combinate, inoltre l’uso del chinino può essere associato a diversi effetti collaterali e a reazioni immunomediate gravi e potenzialmente fatali, in particolare la trombocitopenia [11-12].
Una meta-analisi di sette trial clinici randomizzati (RCT), confrontando l’uso del magnesio (300-900 mg/die) con il placebo nel trattamento dei crampi notturni alle gambe, ha concluso che il magnesio non era un trattamento efficace per i crampi idiopatici ma può avere un piccolo effetto positivo nelle donne in gravidanza [13].
I singoli RCT forniscono un supporto per l’efficacia di diltiazem 30 mg nocte, del complesso vitaminico B, del naftidro- furyl (un vasodilatatore disponibile in alcuni paesi per il trattamento della malattia vascolare periferica) e dell’orfenadrina citrato (un farmaco anticolinergico usato come rilassante muscolare in alcuni paesi) nel trattamento dei crampi muscolari. Sebbene tutti questi farmaci fossero relativamente ben tollerati, i trial avevano sostanziali difetti metodologici e il numero di soggetti reclutati erano piccoli [14].
I crampi muscolari possono essere interrotti allungando i muscoli interessati o usando i riflessi di inibizione reciproca, contraendo un gruppo di muscoli antagonisti (ad esempio, la dorsiflessione forzata del piede con il ginocchio esteso può alleviare i crampi al polpaccio).
È stato suggerito come risultato che lo stretching di profilassi potrebbe prevenire i crampi notturni alle gambe, anche se esistono prove contrastanti in merito.
Altri interventi non farmacologici segnalati includono cambi di calzature, l’uso stecche di dorsiflessione della caviglia, cambiamenti nella posizione di riposo, il non uso di coperte da letto pesanti e rimedi di folclore come dormire con un ferro di cavallo o mettere patate sotto il materasso [15].
L’esercizio terapeutico anche se ha basi scientifiche limitate può essere un approccio ragionevole per prevenire i crampi (ad esempio da un caso studio svolto su un triatleta che soffriva di crampi agli hamstring è stato evidenziato che il rinforzo del gluteo massimo valutato come debole ha permesso all’atleta di portare a termine 3 gare senza la comparsa di crampi agli hamstring).
L’American College of Sports Medicine (ACSM) consiglia che gli atleti consumino un volume di fluidi che impedisce una perdita superiore al 2% di peso corporeo causata dalla perspirazione [16].
Crampi muscolari: key points
- Noctural leg cramps are common and troublesome in older people and have a significant impact on quality of life
- Diuretic and long-acting beta-agonist therapy predispose to leg cramps
- There is conflicting evidence regarding the efficacy of prophylactic stretching in preventing cramps
- Quinine remains the only medication proven to reduce the frequency and intensity of leg cramps
- Balancing the potential risks and benefits frome quinine requires careful consideration and discussion with the patient
Approfondimenti
Bibliografia
- Brown TM. Sleep-related leg cramps. Sleep Med Clin 2015; 10: 385–92.
- El-tawil S, Musa TAl, Valli H, Lunn MPT, El-tawil T, Weber M. Quinine for muscle cramps (Review). Cochrane Database Syst Rev 2015; 5: CD005044.
- American Academy of Sleep Medicine. International Classification of Sleep Disorders, 3rd edition. Darien: American Academy of Sleep Medicine, 2014.
- Hanisch F, Skudlarek A, Berndt J, Kornhuber ME. Characteristics of pain in amyotrophic lateral sclerosis. Brain Behav 2015; 5: e00296.
- Miller TM, Layzer RB. Muscle cramps. Muscle Nerve 2005; 32: 431–42.
- Katzberg HD. Neurogenic muscle cramps. J Neurol 2015; 262: 1814–21.
- Baldissera F, Cavallari P, Dworzak F. .Cramps: a sign of motoneurone ‘bistability’ in a human patient. Neurosci Lett. 1991;133(2):303-6.
- Hultborn H, Wigström H, Wängberg B.Neurosci Lett. Prolonged activation of soleus motoneurones following a conditioning train in soleus Ia afferents – A case for a reverberating loop?1975;1(3):147-52.
- Collins DF, Gorassini M, Bennett D, Burke D, Gandevia SC. Recent evidence for plateau potentials in human motoneurones. Adv Exp Med Biol. 2002; 508:227-35.
- Schwellnus MP. Cause of exercise associated muscle cramps (EAMC)–altered neuromuscular control, dehydration or electrolyte depletion? Br J Sports Med. 2009;43(6):401-8.
- El-tawil S, Musa TAl, Valli H, Lunn MPT, El-tawil T, Weber M. Quinine for muscle cramps (Review). Cochrane Database Syst Rev 2015; 5: CD005044.
- Houstoun M, Reichman ME, Graham DJ et al. Use of an active surveillance system by the FA to observe patterns of quinine sulfate use and adverse hematologic outcomes in CMS Medicare data. Pharmacoepidemiol Drug Saf 2014; 23: 911–7.
- Sebo P, Cerutti B, Haller DM. Effect of magnesium therapy on nocturnal leg cramps: a systematic review of randomized controlled trials with meta-analysis using simulations. Fam Pract 2014; 31: 7–19.
- Katzberg HD, Khan AH, So YT. Assessment: symptomatic treatment for muscle cramps (an evidence-based review): Report of the Therapeutics and Technology Assessment Subcommittee of the American Academy of Neurology. Neurology 2010; 74: 691–6.
- Blyton F, Chuter V, Walter KEL, Burns J. Non-drug therapies for lower limb muscle cramps (Review). Cochrane Database Syst Rev 2012; 1: CD008496.
- Nelson NL, Churilla JR. A narrative review of exercise-associated muscle cramps: Factors that contribute to neuromuscular fatigue and management implications. Muscle Nerve. 2016 ;54(2):177-85.