Neurodinamica, anatomia e test. Parte 1

Contents
Neurodinamica: nervi e sistema nervoso, i test come prova fondamentale nella valutazione neurologica fisioterapica
Il nervo è formato da fibre nervose riunite in campi colonnari, separati da membrane connettivali (endo, epi e peri-nevrio).
I nervi sono forniti di vasi (arteriosi, venosi e linfatici). Essi appaiono come cordoni biancastri di vario calibro.
Tutti i nervi hanno forma cilindrica più o meno appiattita.
Il loro calibro è vario e diminuisce man mano che si allontanano dai centri nervosi poiché da un tronco unico si suddividono in rami sempre più sottili.
Essi posseggono una elevata resistenza alla trazione e difficilmente si rompono. Presentano inoltre un certo grado di elasticità potendosi allungare fino ad un decimo della loro lunghezza totale senza subire variazioni.
I nervi possono originare dall’encefalo (nervi encefalici) oppure originano dal midollo spinale (nervi spinali) o dalla catena laterovertebrale dell’ortosimpatico (nervi ortosimpatici e nervi splancnici) o infine originano dai gangli previscerali (nervi ortosimpatici e parasimpatici).
Le fibre nervose sono distinte in due categorie: recettrici (o afferenti) ed effettrici (o efferenti).
Le prime sono deputate a trasmettere ai centri gli stimoli raccolti alla periferia e costituiscono il nervo di senso o recettore.
Le seconde trasmettono le eccitazioni agli organi (stimoli motori, secretori, etc.) e costituiscono il nervo effettore.
Le fibre motrici che si portano ai muscoli striati prendono il nome di fibre efferenti somatiche, mentre quelle che vanno ai muscoli lisci e al cuore vengono denominate fibre effettrici viscerali.
Un nervo sarà effettore se tutte le fibre sono effettrici, sarà recettore se tutte le fibre sono recettrici, sarà misto se alla sua costituzione prendono parte fibre dell’una o dell’altra categoria. La maggior parte dei nervi del corpo umano sono misti cioè sono formati da fibre nervose motrici somatiche, sensitive somatiche e viscerali.
I nervi di regola sono organi pari, cioè sono disposti a coppie ed hanno una distribuzione simmetrica sia a destra che a sinistra. Esistono anche nervi impari che si distribuiscono agli organi impari oppure si distribuiscono lungo la linea mediana del corpo.
Nel primo tratto del loro decorso i nervi sono collocati entro la cavità cranica, se si tratta di nervi cranici, o nel canale vertebrale, se si tratta di nervi spinali. Fuoriescono da questi distretti attraverso particolari orifici e si portano all’organo da innervare.
Il sistema neuronale si può considerare come un sistema totalmente interconnesso che controlla e attua i movimenti del corpo. Ad esempio, esistono movimenti che enfatizzano l’allungamento del sistema nervoso: Breig e Louis hanno dimostrato che il canale spinale si allunga di 5-9 cm nella flessione rispetto all’estensione della colonna. Inoltre, a volte i nervi appartenenti allo stesso plesso, si trovano in parti opposte rispetto agli assi di movimento di un’articolazione, di conseguenza mentre uno si allunga, la sua controparte, per adattarsi, deve accorciarsi; ad esempio, nella flessione del gomito, mentre il nervo ulnare si allunga, il radiale e il mediano si accorciano.
Non bisogna poi dimenticare che il sistema nervoso ha una propria innervazione (nerva nervorum) e può quindi essere esso stesso fonte di dolore, ma anche che il sistema nervoso somatico ha importanti connessioni con il sistema nervoso autonomo ed entrambi hanno una propria vascolarizzazione molto importante. Le manifestazioni di una sofferenza neurale possono essere quindi estremamente variabili e complesse.
Per adeguarsi al movimento il sistema nervoso deve poter sostenere mobilità, compressione e tensione ed esistono pertanto diversi meccanismi anatomici e strutturali che lo proteggono.
Si identificano due grosse tipologie di movimento del nervo:
- lo scorrimento rispetto all’interfaccia, cioè le strutture adiacenti al sistema nervoso
- l’allungamento o tensione, intesa come sviluppo o incremento della pressione all’interno dei tessuti in conseguenza dell’allungamento.
Il sistema nervoso può andare incontro ad eventi patodinamici, in seguito a tre meccanismi principali:
- Diminuzione del flusso sanguigno e ischemia del nervo
- Diminuzione del trasporto assonale. In conseguenza di siti di compressione cronica o di siti di tensione prolungata il flusso assoplasmatico interno al nervo può essere alterato: ciò modifica il nutrimento che il nervo porta ai tessuti, la conduzione del nervo stesso e ovviamente il segnale centrifugo e centripeto. Grazie a questo meccanismo, neuropeptidi anomali possono essere fabbricati dal nucleo della cellula nervosa e trasportati fino a 1 metro di distanza provocando cambiamenti trofici nei tessuti bersaglio e danni al corpo cellulare e all’assone.
- Sviluppo autonomo di siti dolorosi
Questi eventi possono avvenire principalmente in seguito a problematiche vascolari o meccaniche. L’opinione comune è che predominino i fattori vascolari, anche se spesso coesistono entrambi (Powell e Myers 1986; Lunndborg 1988; Mackinnon e Dellon 1988).
Neurodinamica: test
I test di neurodinamica costituiscono una prova fondamentale nella valutazione neurologica fisioterapica. I nervi reagiscono alle forze meccaniche ma prima di stabilire un test positivo deve essere esclusa la possibilità di falsa positività causata da altre strutture non-neurali. Generalmente la positività di un test neuro dinamico si stabilisce tramite manovre che diminuiscano la sintomatologia dolorosa una volta evocata.
Il dolore è generalmente il sintomo dominante, anche se non è indispensabile; ve ne sono altri come la debolezza, la paralisi, la parestesia e l’anestesia (quest’ultime quasi sempre presenti nelle sofferenze neuronali).
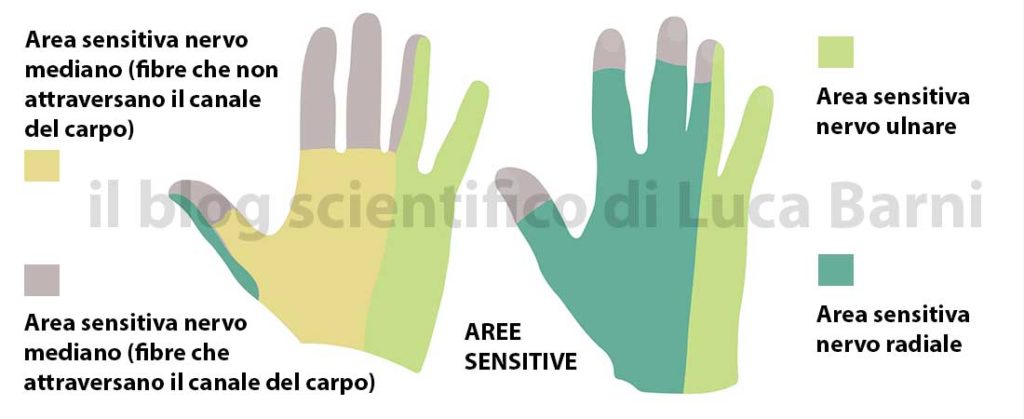
Test Nervo Mediano
Prima dell’esplorazione neurale dobbiamo verificare se il paziente ha qualche limitazione articolare dei distretti esplorati.
Paziente in decubito supino o seduto, fisioterapista in piedi sul lato mediale del braccio del paziente.
Allungare completamente il nervo mediano con retrazione e depressione del cingolo scapolare, estensione e rotazione esterna della spalla, estensione del gomito, avambraccio in supinazione, estensione del polso, estensione delle dita e inclinazione e rotazione del collo verso il lato opposto; prima posizionare il braccio e poi il tratto cervicale.
Palpare il nervo nel canale della radice nervosa tra gli scaleni, nello spazio tra clavicola e la prima costa, nel piccolo pettorale, lungo i muscoli pronatori dell’avambraccio e a livello del tunnel carpale, usando il polpastrello del dito indice o del pollice.
E’ importante che le eventuali alterazioni sintomatiche siano indicate e interpretate dopo ogni fase del test utilizzato per valutare sindrome del tunnel carpale, del nervo digitale e probatoria.
Test Nervo Radiale
Il metodo è simile a quello impiegato nel nervo mediano.
Questo test è indicato per sintomi localizzati nel decorso del nervo radiale o della radice nervosa di C6 (dolore posteriore della spalla, dolore laterale del gomito, sindrome del tunnel carpale e sindrome di De Quervain).
Fisioterapista in piedi sul lato posteriore del braccio in abduzione del paziente.
Allungare completamente il nervo radiale con la depressione scapolare, abduzione e rotazione interna della spalla, estensione del gomito, pronazione dell’avambraccio, flessione del polso delle dita e inclinazione ulnare.
La palpazione del nervo radiale viene fatta tra i muscoli scaleni, tra l’unione della prima costa e la clavicola, piccolo pettorale, faccia anteriore della testa radiale, e tabacchiera anatomica (porzione radiale dorso della mano sul prolungamento del pollice).
Prima di valutare la tensione neurale si dovrebbe vedere la mobilità di tutte le articolazioni coinvolte nel tratto per evitare conclusioni fuorvianti.
Il test di normalità neurale deve essere confrontato con l’altro lato per non fare errori di valutazione.
Test Nervo Ulnare
Questo test viene utilizzato per la localizzazione dei sintomi nel corso del nervo ulnare o coinvolgimento delle radici nervose C8-T1 (sindrome del tunnel carpale e Guyon).
Paziente supino o seduto, fisioterapista in piedi sul lato mediale del braccio in abduzione del paziente.
Allungare il nervo ulnare con retrazione e depressione del cingolo scapolare, estensione e rotazione esterna della spalla, flessione del gomito, avambraccio in supinazione o pronazione, estensione e inclinazione radiale del polso, estensione delle dita e inclinazione del collo e rotazione verso il lato opposto. Posizionare il braccio e poi la colonna cervicale.
Palpare il nervo ulnare tra gli scaleno, all’incrocio tra la prima costa e la clavicola, pettorale, solco minore del nervo ulnare nella parte dorsale del gomito, nella curva dell’epitroclea e canale di Guyon.
Prima di valutare lo stiramento del nervo ulnare, esplorare la mobilità articolare dei segmenti scheletrici.