Cicatrici: caratteristiche e trattamento

Qualsiasi danno sulla superficie della pelle comporta una serie di eventi che portano alla cicatrizzazione dei tessuti danneggiati e quindi ad cicatrice più o meno perfetta.
La pelle è un organo molto esteso; indispensabile e complessa ci protegge dalle aggressioni esterne.
La cute, come detto, costituisce un’importante barriera protettiva, prevenendo sia la perdita di acqua ed elettroliti, sia l’invasione da parte di patogeni.
La funzione di protezione dalle infezioni è assolta principalmente dallo strato corneo, lo strato più esterno dell’epidermide costituito dai corneociti e da una matrice lipidica.
I corneociti, essendo sovrapposti l’uno sull’altro, rendono difficile la penetrazione dei microrganismi, mentre la matrice lipidica che li circonda è acida, perciò svolge un’attività antimicrobica contro agenti patogeni, come SA e Streptococco.
I cheratinociti partecipano al processo di difesa della cute tramite la secrezione di “peptidi antimicrobici” (antimicrobial peptides, AMPS), come la b-defensina umana, la cantelicidina, la psoriasina e la dermicidina, in risposta alle citochine infiammatorie.
Infine, anche i batteri “residenti” sulla cute costituiscono un’ulteriore protezione contro le infezioni, prevenendo la colonizzazione da parte di microrganismi, tramite legami competitivi ai recettori sulla superficie cellulare e la produzione di sostanze tossiche, dette “batteriocine”; tra questi batteri, vi sono lo Streptococco Epidermidis, acquisito dal neonato durante il passaggio dal canale vaginale al momento del parto, i micrococci e lo Stafilococco coagulasi-negativo, i batteri corineformi e i bacilli gram negativi sulle aree intertriginose, i Propionibacterium spp. nei follicoli piliferi e nelle ghiandole sabacee ed i Corynebacterium nei canali follicolari.
Qualsiasi danno causato sulla superficie induce una serie di eventi che portano alla cicatrizzazione dei tessuti danneggiati, con conseguente cicatrice più o meno perfetta.
L’esatto meccanismo di guarigione non è ancora totalmente chiaro.
Esso è regolato da segnali biochimici complessi che guidano le molecole effettrici ad agire al momento giusto. Questo sistema complesso è molto vulnerabile e qualsiasi segnale anomalo che può indurre una guarigione non ottimale, causa la formazione di cicatrici ipertrofiche e cheloidi.
Cicatrici ipertroifiche
Cheloidi e cicatrici ipertrofiche sono quindi il risultato di proliferazione benigna di tessuto fibroso, in genere a causa di una risposta esagerata ad un trauma tissutale cutaneo o per una malattia (tatuaggi, ustioni, iniezioni, vaccini, punture, acne, ascessi o chirurgia) in soggetti predisposti (in particolare di razza nera).
Cicatrici: cosa fare?
Il criterio per la scelta del trattamento dipende dal tipo di cicatrice.
Ci sono alcune terapie che presentano innumerevoli vantaggi rispetto ai minimi effetti collaterali: si parla di tecniche fisiche utilizzate da fisioterapisti con un’importante componente meccanica, come gli ultrasuoni, il laser o particolari tecniche di massaggio ( es.met.Cyriax).
La pressione applicata alla cicatrice (di solito attraverso particolari indumenti o bendaggi) è la misura conservativa più applicata nel corso degli ultimi tre decenni, da quando si è iniziato a osservare che le cicatrici dopo l’applicazione di calze elastiche in pazienti ustionati si riducevano di spessore.
Ci sono diversi studi che dimostrano l’efficacia di questa terapia. Un gruppo di ricercatori francesi ha eseguito uno studio su di essa che riflette, in parallelo, sugli altri tipi di forze meccaniche; nonostante la mancanza di studi conclusivi sul rimodellamento nei tessuti, i metodi esposti sono utilizzati da molti fisioterapisti in centri di riabilitazione con esito, spesso abbastanza soddisfacente.
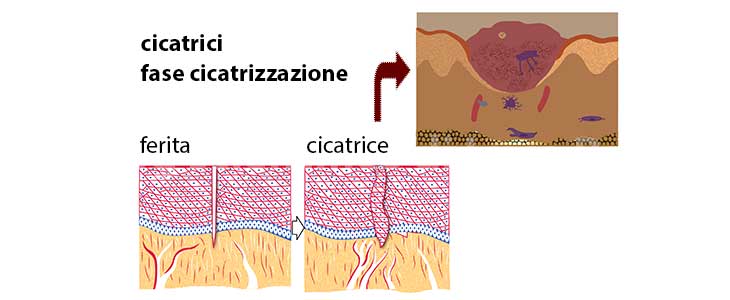
Fasi cicatrizzazione
Sebbene la guarigione della ferita venga descritta generalmente come una serie di eventi indipendenti, in realtà è raggruppata in una serie di fasi che si sovrappongono nel tempo.
Il nome e il numero delle fasi in questo processo variano a seconda dell’autore.
Solitamente l’evento viene suddiviso in cinque fasi:
- Emostasi: la formazione di un coagulo di sangue collega vasi sanguigni danneggiati per prevenire la contaminazione batterica e di uscita del fluido. Il coagulo fornisce una matrice provvisoria, attraverso la quale avviene la migrazione di cellule infiammatorie.
-
Infiammazione: una volta ottenuta l’emostasi, le amine vasoattive vengono rilasciate nella regione della ferita, per dilatare i capillari non danneggiati producendo essudato.
I neutrofili raggiungono la zona, tramite segnali chemiotattici, e iniziano la fagocitosi. I monociti agiscono amplificando e controllando la risposta infiammatoria. Appena i monociti circolanti entrano nella ferita si attivano e diventano macrofagi che continuano a distruggere i batteri e secernono citochine e fattori di crescita essenziali per il processo di guarigione. -
Proliferazione: dopo la fase infiammatoria, comincia la fase di proliferazione cellulare, diminuiscono il numero di macrofagi, altre cellule, come fibroblasti (produzione di collageno), cellule endoteliali e cheratinociti iniziano a sintetizzare nuove fattori di crescita stimolando la proliferazione.
La riepitelizzazione inizia quasi subito dopo l’attacco e dura fino a circa il terzo giorno. - Rimodellamento: il rimodellamento è la fase più lunga di guarigione (può durare mesi o anni). Si assiste ad un equilibrio tra l’attività collagenolitica e la sintesi del collagene. Durante la ristrutturazione, la resistenza alla trazione aumenta, nonostante la diminuzione della quantità di collagene. Questo fenomeno è dovuto alla modifica strutturale del collagene depositato.
- Contrazione: l’ultima fase consiste in un processo mediante il quale la superficie della ferita diminuisce, riducendo la dimensione concentricamente (grazie ai mio fibroblasti che hanno caratteristiche simili alle cellule muscolari). Nessun restringimento avviene in presenza di tessuto necrotico o di infezione locale.
Cicatrici: guarigione
La guarigione della ferita è modificata da fattori locali e sistemici.
- I fattori locali sono:
- Dimensioni e tipo di lesione
- Infezione (la presenza rallenta la guarigione)
- Ubicazione e vascolarizzazione (le ferite guariscono più velocemente a seconda della tensione della pelle se ben vascolarizzata o meno)
- Radiazioni (i raggi ultravioletti accelerano la guarigione delle ferite, le radiazioni ionizzanti le rallentano);
- I fattori sistemici che ostacolano la guarigione sono:
- Infezioni sistemiche
- Malattia vascolare
- Farmaci come FANS, corticosteroidi, penicillamina, anticoagulanti o antineoplastici
- Anzianità
- L’alcolismo e il fumo
- Malnutrizione
- Patologie associate (diabete, anemia grave, ecc..)
Cicatrici patologiche
La patogenesi delle cicatrici non è completamente chiara, ma è un fatto provato che le cicatrici ipertrofiche e cheloidi spesso si discostano dal normale processo di riparazione delle ferite.
Nel normale processo di cicatrizzazione dopo la riepitelizzazione, la diminuzione del numero di cellule durante la transizione tra il tessuto di granulazione e cicatriziale è mediato per apoptosi, generando un rimodellamento impressionante della matrice extracellulare. Nelle cicatrici patologiche questi meccanismi si alterano, il tessuto di granulazione non regredisce, soprattutto i miofibroblasti che sono sempre attivi e producono matrice extracellulare. Pertanto, aumenta il collagene, diminuisce la sua degradazione e si altera la composizione dei proteoglicani, il risultato è un tessuto più rigido con un collagene più vecchio e mal organizzato.
Alcune cicatrici ipertrofiche possono spontaneamente regredire, altre rimangono attive per anni. Si può dire che la vera differenza tra cicatrici cheloidi e ipertrofiche è il difetto in fase di rimodellamento che esiste nel cheloide. Le fibre collagene nelle cicatrici ipertrofiche sono orientate parallelamente all’asse longitudinale della ferita mentre nelle cheloidi sono completamente orientate casualmente, con la presenza di “fasci” di collagene.
Sebbene l’angiogenesi regredisce solitamente durante la fase di rimodellamento del normale processo di guarigione, nei cheloidi e nelle cicatrici ipertrofiche si assiste a una iperemia persistente a causa della presenza costante di nuovi vasi nella zona.
 Trattamento delle cicatrici
Trattamento delle cicatrici
Le alternative di cura sono multiple: le principali difficoltà sono la mancanza di studi e quindi di metodi standardizzati per il trattamento.
Analizziamo alcune alternative:
- Trattamento chirurgico: l’escissione chirurgica dei chelodi si associa a un tasso di recidiva del 50%-100% per questo è ora in disuso. Di solito la chirurgia si associa ad altri trattamenti perché essa riattiva i processi infiammatori. La chirurgia quando necessaria permette essenzialmente di ridurre il volume del cheloide.
- Corticosteroidi intralesionali: si tratta di una delle terapie oggi più utilizzate, in particolare con triamcinolone acetonide. La sua efficacia è molto variabile, stimata circa al 50% secondo vari studi. L’effetto di questa terapia sarebbe l’inibizione della trascrizione di alcuni geni di proteine della matrice extracellulare (procollagene α1 (I) e α1 (III), fibronectina, TGF – β, e altre citochine) e di ridurre la sintesi α- macroglobulina, un inibitore della sintesi di collagenasi. È stata anche osservata una diminuzione della viscosità della matrice extracellulare. Gli effetti avversi del trattamento con iniezione di corticosteroidi intralesionali possono essere menzionati: dolore al sito di iniezione, che può essere diminuito dalla infiltrazione simultanea di un anestetico locale e iniezione molto lenta, atrofia cutanea, teleangectasie, necrosi ulcerazione e la sindrome di Cushing.
-
Pressoterapia: è efficace solo nei giovani cheloidi e per prevenire le recidive dopo l’asportazione chirurgica. E’ un anti-infiammatorio, anti-edema, soprattutto. La pressione esercitata deve essere maggiore di 25 mmHg, prolungata e permanente da 6 mesi a 1 anno. Alcune aree si prestano facilmente a questa procedura, come lo sterno, le spalla e gli arti; mentre in altri è più difficile da praticare, come la regione cervicale e la regione inguinale.
La presso terapia induce cambiamenti anche sulle cicatrici ipertrofiche, con essa l’orientamento disorganizzato delle fibre viene sostituito, sotto pressione, a quello osservato in una normale disposizione parallela di guarigione del tessuto , scomparendo così il modello nodulare. - Crioterapia: la Crioterapia con azoto liquido può essere usata come monoterapia e in aggiunta alla terapia con corticosteroidi intralesionali, con risultati variabili, con tassi di successo tra il 51% e l’80% (se combinati), i risultati sono migliori in cicatrici di meno di 2 anni .
- Laser: i recenti progressi nelle tecnologie ottiche hanno prodotto sistemi laser in grado di ottimizzare l’aspetto delle cicatrici da varie eziologie. Il trattamento laser può iniziare già a partire dal momento iniziale della lesione iniziale fino a molti anni dopo l’evento. In uno studio è stato usato il laser pulsato di lunghezza d’onda da 585 nm, che danneggiava selettivamente il microcircolo delle lesioni senza provocare nuove cicatrici, riducendo in modo significativo eritema, prurito e il volume delle lesioni trattate senza recidiva a 6 mesi.
-
Ultrasuoni e tecniche manuali (osteopatia, massaggio, ecc…): anche se ci sono ancora pochi studi sugli effetti fisiologici della terapia manuale e in particolare del massaggio, l’evidenza clinica non nega i benefici che questa terapia porta alle cicatrici, in particolare le ipertrofiche. In uno studio con pazienti coreani bruciati, si è visto che dopo il massaggio, i pazienti hanno mostrato una riduzione del prurito, un miglioramento della condizione della pelle, in particolare della flessibilità, della vascolarizzazione e dell’altezza cicatrice, tutti con il loro rispettivo impatto sull’umore.
Analogamente, il “micro-massaggio” prodotto da onde ultrasoniche (con o senza il fattore di calore) può essere un altro strumento utile per migliorare la qualità del tessuto cicatriziale. È stato dimostrato che gli ultrasuoni favoriscono il processo di rigenerazione in diversi tessuti e danno maggiore estensibilità in quelli contenenti collagene. Quello che non possiamo negare è che il passaggio di una qualsiasi delle forze meccaniche descritte su una cicatrice, non passa inosservato, e induce cambiamenti che alla fine determinano un miglioramento sia della flessibilità, sia dell’altezza della cicatrice e dello stato della pelle in generale.
I cheloidi sono il risultato di un processo di cicatrizzazione disfunzionale che porta ad una eccessiva deposizione di matrice extracellulare in soggetti sensibili, causando loro un trauma fisico, psicologico con conseguente disagio sociale. Molti studi hanno indagato vari aspetti della fisiopatologia dei cheloidi; tuttavia, il rapporto tra componenti della dieta e cheloidi non ha ricevuto molta attenzione. L’attuale revisione della letteratura è stata condotta per esaminare le prove disponibili relative ai rapporti tra nutrizione / sostanze nutritive e cheloidi.
I risultati in vitro e in vivo indicano che esistono possibili associazioni tra cheloidi e acidi grassi, fibre solubili e sostanze fitochimiche. Tuttavia, questi rapporti non sono stati completamente esplorati e nuovi studi devono essere effettuati prima di qualsiasi terapia a base di diete specifiche per la prevenzione e il trattamento di cheloidi.
Bibliografia
- Roh YS, Cho H, Oh JO, Yoon CJ ,“Effects of skin rehabilitation massage therapy on pruritus, skin status, and depression in burn survivors “, Taehan Kanho Hakhoe Chi. 2007 Mar;37(2):221-6.
- Monte Alto Costa, A.; Peyrol, S.; Cristóvão Pôrto, L.; Comparin, J.Pierre; Foyatier, J.Luis y Desmoulière, A., “Mechanical Forces Induce Scar Remodeling” Am J Pathol. 1999 November; 155(5): 1671–1679
- Oliaei S1, Nelson JS, Fitzpatrick R, Wong BJ “Laser treatment of scars.”Facial Plast Surg. 2012 Oct;28(5):518-24. doi: 10.1055/s-0032-1325646. Epub 2012.
- Gabriel V. “Hypertrophic scar.” Phys Med Rehabil Clin N Am. 2011 May;22(2):301-10, vi. doi: 10.1016/j.pmr.2011.02.002.
- Gerbault O: “Encyclopédie Médico-Chirurgicale, Cirugía plástica, reparadora y estética.” Paris, Ediciones Elsevier, 2000.
- Alster TS, Handrick C: “Laser treatment of hypertrofic scar, keloid and striae.” Semin Cutan Med Surg 2000.
- Sarah S. Long, MD, Larry K. Pickering, MD and Charles G. “Prober, principles and practice of pediatric infectious diseases”,2012